Посещений: 
ДЕФИЦИТ ЛИМБАЛЬНЫХ СТВОЛОЫХ КЛЕТОК ГЛАЗ
Терапевтические подходы
The Multifold Etiologies of Limbal Stem Cell Deficiency: A Comprehensive Review on the Etiologies and Additional Treatment Options for Limbal Stem Cell Deficiency Majid Moshirfar, Maliha Masud, Devon Hori Harvey,
Carter Payne et al.
 J. Clin. Med. 2023, 12(13), 4418; https://doi.org/10.3390/jcm12134418
|
Given the various ocular manifestations of limbal stem cell insufficiency, an awareness of the genetic, acquired, and immunological causes and associated additional treatments of limbal stem cell deficiency (LSCD) is essential for providers. We performed a comprehensive review of the literature on the various etiologies and specific therapies for LSCD. The resources utilized in this review included Medline (PubMed), Embase, and Google Scholar. All English-language articles and case reports published from November 1986 through to October 2022 were reviewed in this study. There were collectively 99 articles on these topics. No other exclusion criteria were applied. Depending on the etiology, ocular manifestations of limbal stem cell deficiency range from dry eye syndrome and redness to more severe outcomes, including corneal ulceration, ocular surface failure, and vision loss. Identifying the source of damage for LSCD is critical in the treatment process, given that therapy may extend beyond the scope of the standard protocol, including artificial tears, refractive surgery, and allogeneic stem cell transplants. This comprehensive review of the literature demonstrates the various genetic, acquired, and immunological causes of LSCD and the spectrum of supplemental therapies available.

|
Гомеостаз глазного яблока поддерживается несколькими процессами, в которых участвуют структурные слои глаза, клеточные популяции и иммунорегуляторные реакции. В этих процессах участвуют роговичные стромальные стволовые клетки (CSSCs) и лимбальные эпителиальные стволовые клетки (LESCs), каждая из которых вносит свой вклад в регенерацию роговичного стромального слоя и поверхности роговицы, соответственно [1]. Нарушение лимба роговицы - четко очерченного слоя стволовых клеток роговицы между склерой и роговицей - часто приводит к неровности и помутнению эпителия роговицы, неоваскуляризации, рубцеванию стромы и образованию язв [2]. Вероятная этиология этого патогенного процесса, называемого дефицитом лимбальных стволовых клеток (LSCs), включает в себя различные факторы: генетические, приобретенные и иммунологические. Этиология дефицита лимбальных стволовых клеток также классифицируется как аплазия LSCs вследствие деструкции или снижение функции LSCs из-за недостаточной стромальной поддержки [3]. На рис. 1 представлены многочисленные этиологии, связанные с LSCD. В данном обзоре литературы рассматриваются различные причины дефицита лимбальных стволовых клеток, различные диагностические критерии и связанные с ними дополнительные варианты лечения.
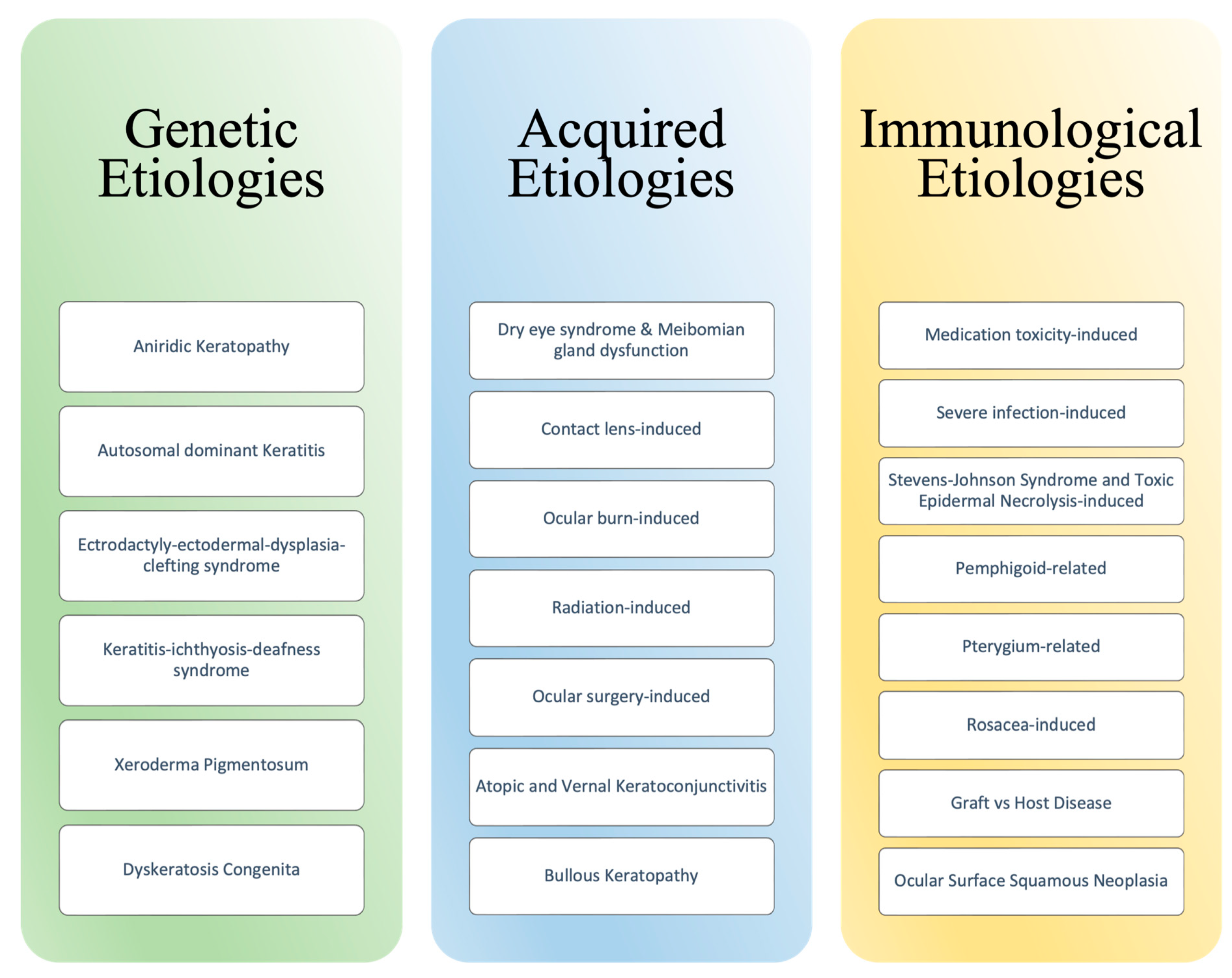 Figure 1. Etiologies of Limbal Stem Cell Deficiency.
2. Limbal Stem Cells
Роговица может быть разделена на пять отдельных слоев: эпителиальный слой роговицы, мембрана Bowman's, строма роговицы, мембрана Descemet's и эндотелий роговицы - от поверхностного до глубокого слоя [4]. Лимб - это богатый сосудами и клетками слой на границе склерального и роговичного слоев. В пределах лимба в результате пульсации и складчатости базальной мембраны обнаруживаются крипты плюрипотентных стволовых клеток, называемые Palisades of Vogt [5]. Эти эпителиальные крипты лимба сосредоточены в верхнем и нижнем отделах лимба и содержат высокую плотность эпителиальных стволовых клеток лимба [6]. LESC выполняют функцию поддержания и восстановления поверхности роговицы после физической травмы или химического воздействия [7]. Предложенный механизм клеточного оборота, известный как гипотеза XYZ, предполагает, что стволовые клетки лимба пролиферируют и дифференцируются, давая начало клеткам, которые мигрируют центростремительно вдоль подкожной мембраны в базальные слои роговицы, а затем перемещаются на поверхность для замещения отмирающих эпителиальных клеток [3,8,9]. Деление и миграция из эпителиальных крипт лимба в роговицу образуют барьер, препятствующий проникновению эпителия конъюнктивы, поддерживая аваскулярные и прозрачные условия, необходимые для гомеостаза роговицы. Мезенхимные стволовые клетки, полученные из стромы роговицы (CS-MSCs), обитают в базальном слое эпителия роговицы и способствуют стромальной поддержке посредством отложения внеклеточного матрикса, экспрессии анти-апоптотических транскрипционных факторов, усиления реконструкции и восстановления роговицы в области лимба [4]. Эти мезенхимные стволовые клетки могут дифференцироваться в кератиноциты и располагаются рядом с LSCs в стромальном слое [4]. Исследования показали, что их защитные действия в роговице и близость к LSCs существенно влияют на здоровье микроокружения LSCs. Таким образом, нарушение лимба и последующей стромальной поддержки за счет повреждения CS-MSCs нарушает процесс восстановления и реконструкции роговицы [4]. В результате нарушения тонкого стромального слоя эпителий роговицы вытесняется эпителиальными клетками конъюнктивы (конъюнктивация), что приводит к неоваскуляризации, помутнению роговицы и последующему снижению остроты зрения [2].
3. Pathophysiology
Дефицит эпителиальных стволовых клеток лимба возникает в двух случаях: во-первых, в виде аплазии стволовых клеток лимба, вызванной их разрушением в результате химических ожогов, использования контактных линз, синдрома Stevens-Johnson syndrome (SJS), микробного кератита, многочисленных операций или процедур; во-вторых, при недостаточной стромальной поддержке или "аномальном микроокружении", вызывающем снижение функции эпителиальных крипт лимба [10]. Последнее проявляется при таких заболеваниях, как аниридия, периферическое воспалительное заболевание, хронический лимбит или нейротрофическая кератопатия [3]. Классификация LSCD подразделяется на частичную и полную, в зависимости от количества остаточных LSCs, присутствующих в стромальном слое, и степени конъюнктивализации поверхности роговицы. Частичная LSCD определяется наличием остаточных LSCs в стромальном слое, сохранением незначительной стромальной функции и частичной конъюнктивализацией поверхности роговицы. Полная LSCD, напротив, характеризуется полным отсутствием LSCs в лимбусе и полной конъюнктивализацией поверхности роговицы [11]. Наиболее достоверным признаком дефицита лимбальных стволовых клеток является конъюнктивальное заращение - миграция или избыточный рост эпителиальных и бокаловидных клеток конъюнктивы на поверхность роговицы, что приводит к ее помутнению и снижению зрения [3,9]. Нарушение аваскулярного состояния роговицы происходит при неоваскуляризации, когда нарушается баланс между про-ангиогенными и анти-ангиогенными факторами, что приводит к сдвигу в сторону про-ангиогенного состояния [12]. Также могут наблюдаться рецидивирующие эрозии, язвы или перфорация роговицы [2,13].
4. Incidence and Prevalence
В современной литературе по LSCD показано, что ведущей причиной являются ожоги глазной поверхности [14]. Мировые тенденции в отношении LSCD показывают, что односторонние LSCD встречаются чаще, чем двусторонние, причем при односторонних LSCD наиболее частой причиной являются ожоги глазной поверхности, а при двусторонних LSCD - аллергический конъюнктивит, SJS, токсический эпидермальный некролиз (TEN), аниридия и пемфигоид слизистой оболочки [14]. Учитывая разнообразие этиологии одностороннего и двустороннего LSCD, требуются специализированные подходы к лечению [14]. Половые особенности распространенности LSCD окончательно не определены, учитывая отсутствие согласия в определении заболевания и диагностических критериях, однако документирована более высокая распространенность заболевания у молодых мужчин, причем большинство из них страдает тотальным LSCD (мужчины 2:1). В литературе также сообщается о значительном преобладании мужчин в случае химических и термических причин и женщин в случае LSCD, связанной с контактными линзами [14]. Распространенность LSCD в зависимости от возраста показывает, что пациенты, обратившиеся с этим заболеванием, в обычно находятся в среднем возрасте (42,9 года) и варьируют от 24 до 43 лет без преобладания пола [15].
5. Clinical Presentation
Проявления LSCD отличаются в зависимости от этиологии и симптомов, они часто обусловлены плохим заживлением эпителия, что приводит к снижению зрения, боли из-за разрушения эпителия, ощущению инородного тела, покраснению конъюнктивы и слезотечению [2,16]. К ранним симптомам LSCD относятся неровный эпителий роговицы, изменение или потеря Палисадов Фогта [16]. В зависимости от степени разрушения лимба и LSCs, называемой частичной и полной, у пациентов нарушения могут протекать бессимптомно (в случае частичной LSCD) или с тяжелым повреждением всей поверхности роговицы (полная), приводящим к функциональной слепоте [16]. К клиническим признакам возможного диагноза LSCD относятся симптомы, вторичные по отношению к снижению восстановления эпителия роговицы и эрозиям, такие как хроническое покраснение конъюнктивы, ощущение инородного тела, светобоязнь, слезотечение, дискомфорт/боль и снижение остроты зрения [17,18]. В данном обзоре мы рассмотрим различные клинические проявления LSCD.
6. Diagnosis and Prognosis
Диагностические средства при LSCD включают историю болезни, цитологическое исследование оттиска на наличие бокаловидных клеток на роговице, лазерную сканирующую конфокальную микроскопию (IVCM) лимба in vivo, оптическую когерентную томографию переднего отрезка (AS-OCT) для измерения толщины эпителия и оценки сосудистой сети роговицы, а также прямое гистологическое окрашивание (H&E и окрашивание по Papanicolaou) для оценки морфологии эпителия [2,16]. Тяжесть LSCD определяется с помощью стадийной модели, основанной на степени поражения роговицы и лимба при осмотре [19]. При первой стадии поражается только периферическая часть роговицы. На второй стадии поражается периферическая роговица в дополнение к центральным 5 мм роговицы, а на третьей стадии - вся роговица. При глазном обследовании учитывается, вовлечена ли зрительная ось, центральные 5 мм роговицы (стадии II и III) и интактны ли более 50% LSCs [19]. При условии точной постановки диагноза и определения количества оставшихся LSCs могут быть составлены соответствующие планы лечения. Исследования показывают, что LSCs хозяина восстанавливали поврежденный эпителий роговицы после аллогенной трансплантации LSCs [2]. Однако окончательного прогноза для LSCD не существует, учитывая различную этиологию [16].
7. Treatment Overview
Лечение LSCD в основном осуществляется поэтапно, с упором на устранение стандартных проявлений заболевания и применение в первую очередь менее инвазивных стратегий. Лечение начинается с прекращения или ограничения действия повреждающего агента (например, контактных линз, лекарств, раздражающих факторов), затем назначаются кортикостероиды для снятия воспаления глазной поверхности, после чего проводится поддержка остаточных стволовых клеток лимба с помощью смягчающих материалов без консервантов и трансплантации амниотической мембраны, а в тяжелых случаях предпринимаются попытки восстановления резервов стволовых клеток с помощью трансплантации стволовых клеток лимба и сквозной кератопластики [20]. Трансплантация LSCs может быть как аутологичной от другого глаза, так и аллогенной от донора. Трансплантат может быть непосредственно пересажен в ходе одноэтапной процедуры, либо клетки могут быть культивированы в лаборатории для последующего размножения и последующей трансплантации в ходе двухэтапной процедуры [21]. Кроме того, трансплантаты могут быть получены из различных тканей, включая конъюнктивально-лимбальный трансплантат, кератолимбальный трансплантат и простой лимбальный эпителиальный трансплантат [21]. Конкретные детали выбора трансплантата и операции зависят от этиологии и стадии прогрессирования заболевания у каждого пациента. Исследования трансплантации LSCs и путей ее совершенствования продолжаются. Masood et al. описали несколько терапевтических стратегий, направленных на улучшение вмешательств при LSCD, включая использование нелимбических стволовых клеток для потенциального восстановления функции LSC. Они описали возможность восстановления зрелых эпителиальных клеток роговицы в LSC-подобные клетки для трансплантации путем аутологичного культивирования [22]. В последнее время актуальным является вопрос о применении трансплантации простых LSCs по сравнению с трансплантацией культивированных LSCs. Было показано, что оба варианта имеют сходную клиническую эффективность [23]. Однако Thokala et al. считают, что простая трансплантация LSCs лучше и в будущем будет более распространена по сравнению с трансплантацией культивированных LSCs из-за трудностей, сопутствующих культивированию тканей, включая оборудование, коммерческие услуги по культивированию клеток, а также затраты на поддержание и расширение культур [24]. Несмотря на трудности культивирования клеток, Jurkunas et al. разработали новый и последовательный производственный процесс для трансплантации культивированных LSCs, который может оказаться полезным в процессе культивирования [25]. В дополнение к стандартным методам лечения в план лечения могут быть добавлены методы, направленные на устранение причины LSCD. Этиология и дополнительные методы лечения обсуждаются ниже.
8. Etiologies and Additional Treatments
8.1. Genetic Etiologies of LSCD
Генетическая этиология LSCD включает аниридию или аниридическую кератопатию, синдром эктродактилии-эктодермальной дисплазии-слепоты (EEC), синдром кератита-ихтиоза-глухоты (KID), пигментную ксеродерму, кератит и врожденный дискератоз. Механизм повреждения и лечение, связанные с каждой генетической причиной LSCD, приведены на рис. 2 и рис. 3 соответственно.
 Figure 2. Mechanisms of Disease of Limbal Stem Cell Deficiency.
 Figure 3. Specific Additional Treatment Options for Limbal Stem Cell Deficiency. Figure 3. Specific Additional Treatment Options for Limbal Stem Cell Deficiency.
8.1.1. Aniridic Keratopathy
LSCD с аниридической кератопатией характеризуется недостаточной экспрессией белка PAX6, что приводит к тяжелой врожденной дисфункции эпителия роговицы и последующей недостаточности LSC. Белок PAX6 является транскрипционным фактором, экспрессирующимся в эмбриональных глазных тканях и участвующим в регуляции дифференцировки эпителиальных клеток роговицы [26]. Признаки аниридийной кератопатии появляются в первом десятилетии жизни, симптомы варьируют от снижения зрения, гипоплазии фовеальной области, нистагма, амблиопии и глаукомы [27]. Утолщение и васкуляризация периферической части роговицы, рецидивирующие эрозии, изъязвления и помутнения роговицы являются следствием снижения экспрессии гена PAX6 [28]. На ранних стадиях развития заболевания поддержать остаточные лимбальные стволовые клетки помогают perseverative-free смазки и трансплантация амниотической мембраны. В случае тяжелой LSCD с аниридической кератопатией рекомендуется трансплантация лимбальных стволовых клеток [28].
8.1.2. Autosomal Dominant Keratitis
Наследственный кератит, являющийся вариантом аниридии, представляет собой аутосомно-доминантное заболевание, часто диагностируемое в детском возрасте по рецидивирующему стромальному кератиту и васкуляризации передней поверхности роговицы [29]. Это дегенеративное глазное заболевание роговицы, которое развивается в раннем возрасте [29]. Патогенез LSCD, вызванного кератитом, заключается в наличии окружной полосы помутнения и васкуляризации Боуменовой мембраны, прилегающей к стромальному слою лимба, что приводит к истощению находящихся в ней LSCs [30]. По данным исследований, добавление сквозной кератопластики дает наиболее перспективные результаты при лечении варианта аниридии после снижения остроты зрения [30].
8.1.3. Ectrodactyly-Ectodermal Dysplasia-Clefting Syndrome
Синдром эктродактилии-эктодермальной дисплазии-клефтинга (EEC) - аутосомно-доминантное заболевание, характеризующееся мутациями в гене p63, принадлежащем к семейству белков, транскрипционно ответственных за дифференцировку стволовых клеток и эмбриогенез в стратифицированных эпителиях [31]. Глазные дефекты, связанные с EEC, включают дефекты мейбомиевых желез, снижение секреции слезных желез, испарительную сухость глаза, прогрессирующую потерю кератиноцитов роговицы и LSCD [32]. Патогенез LSCD, вызванной EEC, связан с ролью гена p63 в миграции лимбальных клеток, дифференцировке роговицы и заживлении ран роговицы. Без экспрессии р63 отмечается ослабление и атрофия эпителия роговицы, что приводит к развитию LSCD [31]. Di Iorio et al. утверждают, что не существует такой связи между несостоятельностью LSCs и тяжестью EEC и что LSCD является основной причиной зрительной патологии в 60% случаев [31]. Лечение LSCD, вызванной EEC, является мультимодальным, учитывая системное воздействие заболевания на волосы, кожу, зубы и потовые железы. Глазные методы лечения включают борьбу с заболеванием глазной поверхности и поддержку остаточных стромальных стволовых клеток с помощью стандартных методов использования смазывающих материалов без консервантов и трансплантации амниотической мембраны [33].
8.1.4. Keratitis-Ichthyosis-Deafness Syndrome
Синдром кератита-ихтиоза-глухоты (KID) - аутосомно-доминантное заболевание, обусловленное мутациями в гене GJB2, кодирующем коннексин 26 - белок щелевого соединения, присутствующий в эпителии внутреннего уха и роговицы [34]. Синдром KID часто диагностируется по наличию нейросенсорной тугоухости, васкуляризирующего кератита и кожных проявлений, называемых ихтиозом [34]. Одним из основных патологических исходов при синдроме KID является LSCD, проявляющийся в литературе в виде васкуляризирующего кератита, образования pannus и неоваскуляризации роговицы, что приводит к истощению LSCs [35]. Лечение проявлений синдрома KID на глазной поверхности включает смазывание и применение противовоспалительных средств [34].
8.1.5. Xeroderma Pigmentosum
Пигментная ксеродерма - аутосомно-рецессивное заболевание, характеризующееся кожными пигментными аномалиями, неврологическими и системными проявлениями. Глазные дефекты при этом заболевании включают неоваскуляризацию, кератит и неоплазию глазной поверхности [31,36]. Частыми клиническими проявлениями являются светобоязнь, сухость глаз, тяжелый кератит, пигментация и атрофия век, выпадение ресниц, новообразования глазной поверхности [37,38]. Причиной возникновения LSCD у пациентов является дефицит фермента, отвечающего за репарацию повреждений ДНК, вызванных УФ-светом, что приводит к воздействию УФ-излучения на LSCs и нарушению стромального микроокружения [31]. Дополнительным методом лечения LSCD, вызванных УФ-излучением, в настоящее время является аллогенная трансплантация живой конъюнктивы лимба с последующей проникающей кератопластикой. Для предотвращения дальнейших повреждений рекомендуется также избегать и исключать УФ-облучение в часто посещаемых местах [37].
8.1.6. Dyskeratosis Congenita
Генетическая этиология LSCD, врожденный дискератоз, известный также как синдром Zinsser-Cole-Engman, - редкое наследственное заболевание, характеризующееся триадой сетчатой гиперпигментации, дистрофии ногтей и лейкоплакии [39]. При dyskeratosis congenita встречаются мутации в 19 генах, связанных с отсутствием активности теломеразы и преждевременным укорочением теломер [40]. Chen et al. отмечают положительную теломеразную активность в лимбальных тканях роговицы, что свидетельствует о способности клеток, находящихся в них, к регенерации [41]. Предполагается, что отсутствие теломеразной активности при dyskeratosis congenita приводит к формированию LSCD и может быть использовано в качестве биомаркера для его диагностики [41]. Дополнительные возможности лечения широки и касаются системных проявлений заболевания, включая атрофическую морщинистую кожу, заболевания глаз, недостаточность костного мозга, и требуют наблюдения за возможными осложнениями [42].
8.2. Acquired Etiologies of LSCD
Приобретенная этиология LSCD включает заболевания глазной поверхности, повреждения, вызванные контактными линзами, или травмы (ожоги глаз, облучение, операции на глазах), атопический и вернальный кератоконъюнктивиты, буллезную кератопатию. На рис. 2 и рис. 3 представлены механизм повреждения и лечение, связанные с каждой из приобретенных причин LSCD.
8.2.1. Dry Eye Syndrome and Meibomian Gland Dysfunction
Заболевания глазной поверхности, синдром сухого глаза (DES) и дисфункция мейбомиевых желез (MGD) являются основными причинами LSCD, поскольку они влияют на здоровье глазной поверхности. DES - это нарушение гомеостаза слезной пленки в результате нарушения компонентов слезы: муцина, липидов или водных компонентов, в результате чего глазная поверхность становится непригодной для защиты от внешних воздействий [43]. Клиническая картина DES включает снижение продукции слез, раздражение и воспаление. В исследованиях сообщается о повреждении центральной части роговицы и напряженных LSCs у пациентов с DES, что приводит к LSCD [43]. Santos et al. описывают синдром "сухого глаза" как наиболее важный прогностический фактор при восстановительных процедурах роговицы, таких как конъюнктивально-лимбальные трансплантаты, в отношении его влияния на глазную поверхность и здоровье LSCs [44]. К числу достижений в области дополнительного лечения DES-индуцированных LSCD относятся топические препараты, такие как циклоспорин или гликопротеинсодержащие препараты, препараты крови и амниотические мембраны, ускоряющие заживление роговицы и уменьшающие воспаление глазной поверхности, а также интраназальные слезные нейростимуляторы для увеличения продукции слезы [45]. Дисфункция мейбомиевых желез (MGD), характеризующаяся нарушением целостности слоя слезной пленки, приводит к снижению скорости испарения слезы, что впоследствии вызывает заболевание "сухого глаза" [46]. Клиническая картина и диагностика MGD перекликаются с DES и ее последствиями для LSCD. Лечение MGD включает экспрессию мейбомиевых желез, интенсивную импульсную терапию и интрадуктальное зондирование мейбомиевых желез [43,47,48].
8.2.2. Contact Lens-Induced LSCD
Одной из наиболее распространенных, но легко упускаемых этиологий LSCD является LSCD, вызванная контактными линзами (CL-LSCD). CL-LSCD отличается наличием эпителиопатии в виде ворсинок (непрозрачных), распространяющихся от верхнего лимба роговицы, и неоваскуляризацией, часто диагностируемой с помощью окрашивания флуоресцеином и кобальтовым синим фильтром [17,49]. Клиническая картина при CL-LSCD у некоторых пациентов протекает бессимптомно, но может включать затуманивание зрения, боль в глазах, гиперемию, конъюнктивацию роговицы и снижение остроты зрения [17]. Предполагаемый патогенез CL-LSCD состоит из трех частей: во-первых, из-за нарушения слезной пленки происходит потеря смазки и увеличение трения между CL и поверхностью; во-вторых, вредные консерванты, содержащиеся в контактных линзах, раздражают поверхность роговицы; наконец, воспаление, вызванное CL, гипоксия и гиперосмолярность приводят к обратимой потере нормальной лимбальной ниши [50]. Deng et al. обсуждают низкую кислородную проницаемость CL, которая приводит к повышению чувствительности поверхности роговицы и возможности обратного развития LSCD при уменьшении использования CL [51,52]. Также сообщалось об окрашивании роговицы при использовании силикон-гидрогелевых линз и многоцелевых растворов, что приводит к раздражению и повреждению глазной поверхности [53]. Консервативная дополнительная терапия при CL-LSCD включает прекращение использования мягких контактных линз, снижение частоты использования контактных линз, применение топических стероидов и искусственной слезы [49]. Дополнительные хирургические и рефракционные методы лечения CL-LSCD включают механическую санацию раневой полости, трансплантацию амниотической мембраны, аутологичную трансплантацию лимбальных стволовых клеток, фототерапевтическую кератэктомию и сквозную кератопластику [50]. Termote et al. рекомендуют пациентам, восстанавливающимся после лечения, использовать контактные линзы ежедневного одноразового использования (если пациент настаивает на контактах) и избегать силикон-гидрогелевых линз, а также растворов для хранения и очистки линз [49].
8.2.3. Ocular Burn-Induced LSCD
Повреждение глазной поверхности в результате химического или термического ожога, облучения или хирургической операции на глазу является серьезной и угрожающей зрению причиной LSCD. Химические и термические ожоги глазной поверхности, классифицируемые как химическое поражение, являются основной причиной LSCD [54] и вызывают отек роговицы и ишемию лимба, что приводит к неоваскуляризации роговицы и конъюнктивы. Одним из химических веществ, вызывающих отсроченную LSCD, является тотальное облучение организма сернистым ипритом [55]. Прогрессирование ожога роговицы приводит к усилению васкуляризации и нарушению лимбального слоя, что в итоге приводит к LSCD [54]. Тяжесть ожога глазной поверхности зависит от степени контакта с поверхностью и проникновения [56]. Dua et al. расширили классификацию тяжести ожога по Roper-Hall и прогностические рекомендации и описали повреждения I степени как незначительную или нулевую потерю LSCs, II степени - как субтотальную потерю LSCs, III степени - как полную потерю LSCs с остаточным эпителием конъюнктивы и сосудистой оболочкой в проксимальных отделах, а IV степени - как полную потерю LSCs и проксимального эпителия конъюнктивы [57]. Дополнительные методы лечения LSCD, вызванной ожогом глаза, включают аутологичную плазму, богатую тромбоцитами (PRP), которая предотвращает прогрессирование стромального расплавления, и аутологичную простую трансплантацию лимбального эпителия (SLET) [23]. Кроме того, было высказано предположение, что анти-VEGF препарат bevacizumab может играть роль в лечении отсроченной LSCD при химическом поражении сернистым ипритом [58].
8.2.4. Radiation-Induced LSCD
Зафиксировано, что повреждение глазной поверхности в результате лучевой терапии, применяемой при лечении многих системных онкологических заболеваний, снижает функционирование LSCs [59]. Fujishima et al. сообщают о случае аномалии эпителия роговицы, связанной с воспалением конъюнктивы и роговицы после лучевой терапии по поводу рака верхнечелюстной кости у мужчины 44 лет. В верхнем и нижнем отделах роговицы были выявлены эпителизация конъюнктивы и бокаловидные клетки, что привело к дисфункции стволовых клеток и потере зрения. Курс лечения в данном случае наряду со стандартной терапией включал искусственную слезу и офтальмологическую мазь с антибиотиком, что привело к снижению остроты зрения и устранению аномалий роговицы [59].
8.2.5. Ocular Surgery-Induced LSCD
Деструкция лимба и дефицит эпителиальных стволовых клеток лимба могут быть вызваны хирургическими вмешательствами на глазах, включая иссечение опухолей лимба и конъюнктивы, трабекулэктомию и операцию по удалению птеригиума [19]. Такая форма хирургически индуцированной LSCD называется ятрогенной и ограничивается сектором, в котором проводилась операция.
8.2.6. Atopic and Vernal Keratoconjunctivitis
Атопический и вернальный (юных) кератоконъюнктивит - это аллергические заболевания конъюнктивы, характеризующиеся отеком глаз, утолщением века, рубцеванием и неоваскуляризацией роговицы, нестабильностью слезной пленки [60]. Атопический кератоконъюнктивит (AKC) является наиболее тяжелой формой аллергических заболеваний конъюнктивы и характеризуется двусторонними атопическими признаками, такими как зуд, сухость, покраснение и затуманивание зрения. Вернальный кератоконъюнктивит (VKC) - более редкая и сезонная форма аллергического конъюнктивита, проявляющаяся глазным зудом, ощущением инородного тела и светобоязнью [61]. Установлено, что VKC характеризуется ранним началом заболевания у подростков, в то время как АКС не имеет возрастной дифференциации и более тесно связан с астмой, ринитом и дерматитом [62]. Патогенез АКС и VKC опосредован воспалительными клетками, такими как Т-хелперы и тучные клетки, опосредованные иммуноглобулином Е [60]. При VKC классификация основана на области поражения глаз, включая пальпебральную, лимбальную и смешанную (как пальпебральную, так и лимбальную) [62]. При АКК и VKC-индуцированном LSCD гиперплазия эпителия конъюнктивы, воспалительная клеточная инфильтрация и воспаление лимба повреждают лимбальную нишу и приводят к потере LSCs [60-62]. Дополнительное лечение LSCD, вызванной АКС/VKC, включает топические антигистаминные глазные капли, топические кортикостероиды, топические иммуномодуляторы, такие как циклоспорин, и системную иммуносупрессивную терапию [62,63]. Singh et al. также сообщают о перспективном лечении частичной LSCD у пациентов с АКК/VKC с помощью трансплантации амниотической мембраны в виде "пончика" с проникающей кератопластикой [64].
8.2.7. Bullous Keratopathy
Буллезная кератопатия (BK) характеризуется уменьшением количества эндотелиальных клеток роговицы (CEC), что приводит к утолщению роговицы, ее помутнению и последующей потере зрения [61]. BK может быть спровоцирована несколькими заболеваниями эндотелиальных клеток роговицы, в том числе эндотелиальной дистрофией роговицы Fuchs's, при которой прогрессирующее снижение количества CEC и накопление внеклеточного матрикса в Descemet's мембране приводит к отеку роговицы и потере остроты зрения [65,66]. В исследовании, опубликованном в 2006 г., клинические проявления LSCD у 16 пациентов с BK заключались в конъюнктивализации периферической части роговицы и замедленной послеоперационной эпителизации [67]. В других исследованиях были выявлены конъюнктивальные бокаловидные клетки на поверхности роговицы и неоваскуляризация роговицы у пациентов с поздними стадиями BK и подозрением на LSCD [68]. Дополнительные методы лечения LSCD, вызванной BK, включают проникающую кератопластику и эндотелиальную кератопластику Descemet's мембраны , причем все они требуют привлечения донора роговицы [65].
8.3. Immunologic Etiologies of LSCD
Иммунологическая этиология LSCD включает лекарственную токсичность, тяжелые инфекции (герпес, микробный кератит, трахома), синдром Stevens-Johnson syndrome (SJS), токсический эпидермальный некролиз (TEN), пемфигоид слизистой оболочки, птеригиум и иссечение птеригиума, rosacea. Механизм повреждения и лечение, связанное с каждой иммунологической причиной LSCD, обобщены на рис. 2 и рис. 3 соответственно.
8.3.1. Medication Toxicity-Induced LSCD
Лекарственная токсичность, вызванная митомицином С, 5-фторурацилом и системной химиотерапией с гидроксикарбамидом, была предложена в качестве причины LSCD. Знание этих побочных реакций может быть полезно офтальмологам, имеющим пациентов с риском развития недостаточности лимбальных стволовых клеток, при составлении плана лечения. Sauder et al. рассматривают связь между LSCD и лекарственной токсичностью в серии интервенционных случаев после субконъюнктивальных инъекций митомицина С для хирургического лечения глаукомы. В исследовании было зафиксировано истончение роговицы и расплавление склеры у 43% пациентов после инъекций, что позволяет предположить, что LSCD является осложнением субконъюнктивального введения митомицина С [69]. Аналогичные ассоциации были продемонстрированы при применении 5-фторурацила после операций по поводу глаукомы, когда снижение зрения и разрушение поверхности роговицы были выявлены при цитологическом исследовании отпечатков. В этих случаях, связанных с применением 5-фторурацила, были подтверждены как частичные, так и полные LSCD [70]. Наконец, в нескольких случаях сообщалось о связи LSCD с системной химиотерапией препаратами S-1 (пероральное производное фторпиримидина) и гидроксикарбамидом. Гистологические исследования выявили потерю палисада Фогта у верхней части лимба и неравномерный эпителий роговицы у пациентов, получавших S-1, а также неоваскуляризацию периферической части роговицы у пациентов, получавших гидроксикарбамид [71,72]. Лечение лекарственной токсичности, вызвающей LSCD, осуществляется по стандартному протоколу, включающему отмену/прекращение приема препарата, пересадку амниотической мембраны и трансплантацию лимба при токсичности митомицина С и 5-фторурацила, а также агрессивную противовоспалительную терапию в случае токсичности противоопухолевых препаратов [70-72].
8.3.2. Severe Infection-Induced LSCD
Тяжелые инфекции глазной поверхности и LSCD были связаны в многочисленных сообщениях в литературе. Среди этих сообщений наиболее часто упоминаются инфекции, вызывающие недостаточность стволовых клеток лимба, - кератит простого герпеса и опоясывающий герпес, микробный кератит и трахома. Кератит, вызванный вирусом простого герпеса 1-го типа (HSK), - это инфекционное заболевание, характеризующееся эпителиальным кератитом, который может прогрессировать до помутнения роговицы, рубцевания роговицы, неоваскуляризации и потери зрения [73]. Аналог HSV's, инфекция herpes zoster ophthalmicus (HZO), вызываемая вирусом varicella-zoster, отличается глазными проявлениями, включая конъюнктивит, увеит, эписклерит, кератит и ретинит [74]. Liu et al. в своем исследовании, проведенном в 2021 г., сообщили, что у пациентов с односторонним HSK и HZO наблюдалось отсутствие палисада Фогта после повреждения в результате воспаления и значительная потеря стволовых клеток лимба [75]. В настоящее время дополнительные методы лечения включают противовирусную терапию, направленную на уменьшение продолжительности и тяжести заболевания [69]. Микробный кератит - еще одно инфекционное заболевание, поражающее ткани глазной поверхности через бактерии, грибы и протистов. При микробном кератите тяжелое воспаление глазной поверхности и повреждение ее инфекционным агентом способствуют некрозу стволовых клеток лимба, что приводит к LSCD [19]. Клиническая картина микробного кератита чаще всего включает покраснение, боль, слезотечение, затуманивание зрения и воспаление [76]. Наконец, трахома - инфекция конъюнктивы, вызываемая chlamydia trachomatis, - приводит к помутнению роговицы, ссадинам на роговице от вывернутых ресниц (трихиаз), рубцеванию тарзальной конъюнктивы и возможной потере зрения [77]. LSCD, вызванная трахомой, возникает после хронической микротравмы поверхности роговицы в результате инвертирования ресниц (трихиаза) и последующего нарушения лимбальной ниши [19]. Дополнительные мероприятия по лечению LSCD, вызванной трахомой, до сих пор изучаются, но включают в себя антибиотики, мытье лица и борьбу с факторами окружающей среды, способствующими распространению вируса chlamydia trachomatis [77].
8.3.3. Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis-Induced LSC
Stevens-Johnson Syndrome (SJS) и токсический эпидермальный некролиз (TEN) - это тяжелые лекарственные воспалительные реакции кожи и слизистых оболочек глаз, полости рта и гениталий [78]. SJS и TEN сначала проявляются гриппоподобными симптомами и переходят в тяжелые поражения слизистых оболочек глаз, полости рта и гениталий [79]. Клиническая картина включает сухость глаз, кератинизацию края век, неоваскуляризацию роговицы и, в конечном итоге, LSCD [80]. Ueta et al. отмечают, что многокомпонентные препараты от простуды и нестероидные противовоспалительные средства являются основными провоцирующими факторами у пациентов с SJS/TEN и могут быть использованы в качестве прогностических факторов наряду с возрастом [81]. Обе воспалительные реакции можно разделить на острую и хроническую стадии в зависимости от того, какие участки глазной поверхности вовлечены в процесс [78]. Тяжесть SJS/TEN можно определить по системе градации, предложенной Sotozono et al. и основанной на наличии конъюнктивита, дефекта эпителия роговицы и образования псевдомембраны: 0 (ноль) - отсутствие поражения глаз и 3 - наличие дефекта глазной поверхности и образование псевдомембраны [81]. Положительная корреляция между острым системным поражением и развитием LSCD обсуждалась в ретроспективной серии случаев Choi et al., где LSCD роговицы возникла у 32% пациентов с SJS/TEN. Цитокины, такие как интерлейкин (IL)-1B, матриксные металлопротеиназы, фактор некроза опухоли-альфа и фактор роста эндотелия сосудов (VEGF), повышаются при этих воспалительных реакциях и способствуют разрушению лимбальной ниши через неоваскуляризацию роговицы и конъюнктивы [82]. Дополнительные варианты лечения SJS/TEN-индуцированных LSCD затруднены, поскольку во многих случаях отмечается необратимое повреждение глазной поверхности [81]. Однако в случае острого SJS/TEN трансплантация амниотической мембраны, системные кортикостероиды, иммуноглобулины и циклоспорин А рассматриваются как возможные варианты лечения для предотвращения дальнейшего повреждения [79,80].
8.3.4. Pemphigoid-Related LSCD
Ocular mucous membrane pemphigoid (OcMMP) - это иммунологическое заболевание конъюнктивы, при котором между эпителием и субэпителием конъюнктивы образуются пузыри и развивается значительное рубцевание конъюнктивы. OcMMP повреждает слизистую оболочку за счет отложения IgA, IgG и C3 [19]. По мере прогрессирования заболевания повреждение роговицы проявляется в виде ее васкуляризации и помутнения, изъязвления и перфорации [83]. Клиническая картина зависит от скорости прогрессирования конъюнктивита и варьирует от острого конъюнктивита и лимбита до поражения глазной поверхности [84]. В отношении LSCD OcMMP может включать рубцевание слезного канала, что вызывает тяжелый синдром "сухого глаза" и приводит к ухудшению функционирования LSCs [85]. Вспомогательное лечение OcMMP-индуцированной LSCD включает в себя лечение заболеваний глазной поверхности, системную иммуносупрессию и профилактику фиброза конъюнктивы [84].
8.3.5. Pterygium-Related LSCD
Птеригиум - это поражение глазной поверхности, источником которого, как предполагается, являются стволовые клетки лимба, подвергшиеся ультрафиолетовому облучению. Эти поражения часто проникают в ткани между Боуменовой мембраной и эпителием роговицы и приводят к пролиферации эпителия, гиперплазии бокаловидных клеток, появлению стромальных бляшек, воспалению и рассасыванию Боуменовой мембраны [86]. Патология птеригиума, по данным Das et al., предполагает, что гиперпролиферативные эпителиальные клетки в микроокружении лимба приводят к образованию птеригиума в эпителии роговицы [87]. Таким образом, удаление птеригиума может провоцировать LSCD и увеличивать повреждение глазной поверхности, связанное с иссечением [19]. Предлагаемые дополнительные методы лечения, упоминаемые в литературе, включают трансплантацию стволовых клеток лимба и конъюнктивы [88].
8.3.6. Rosacea-Induced LSCD
Как отмечается в литературе, физическое повреждение стромы, наблюдаемое при ожогах глаз, SJS/TEN, OcMMP, ношении контактных линз и тяжелых инфекциях глазной поверхности, приводит к разрушению стволовых клеток лимба и нарушению лимбальной ниши, называемому вторичным LSCD. Глазная rosacea, хроническое воспалительное заболевание, характеризуется воспалением глазной поверхности, блефаритом, нестабильностью слезной пленки, конъюнктивитом и, в наиболее тяжелых случаях, неоваскуляризацией роговицы и потерей зрения [89]. Неоваскуляризация роговицы, наблюдаемая у пациентов с глазной rosacea, обычно растет из верхнего лимба, что свидетельствует о повреждении и недостаточности LSCs [89]. Предлагаемые в литературе варианты дополнительного лечения LSCD, вторичных по отношению к rosacea, включают пересадку лимбального аутотрансплантата или глазные капли с аутологичной сывороткой для усиления эпителизации роговицы [90].
8.3.7. Graft vs. Host Disease
Для пациентов с гематологическими злокачественными опухолями и заболеваниями трансплантация гемопоэтических стволовых клеток (HSCT) обладает лечебным потенциалом. Одним из основных осложнений HSCT является болезнь "трансплантат против хозяина" (GVHD), которая возникает в результате реакции Т-клеток донора против тканей хозяина, чаще всего против минорных антигенов гистосовместимости [91]. К глазным проявлениям GVHD относится начинающийся сухой глаз с воспалением глазной поверхности, включающей роговицу, конъюнктиву, веки, мейбомиевые и слезные железы. Это может привести к кератоконъюнктивиту, рубцовому конъюнктивиту, участкам пунктационной кератопатии или более тяжелым осложнениям, таким как изъязвление, перфорация или LSCD [92]. Аллогенная трансплантация LSCs является основным методом лечения двусторонней LSCD, хотя и сопряжена с риском иммунореакции [92]. Чтобы избежать отторжения, в двух случаях LSCD, вызванной GVHD, использовалась парная трансплантация LSCs и конъюнктивы, взятых от одного и того же донора костного мозга. После успешной трансплантации LSCs и конъюнктивы иммуносупрессия не показана в течение одного года после операции, когда трансплантаты были стабильны [93]. Таким образом, в случае пациентов с LSCD, вторичной по отношению к GVHD, аллогенная трансплантация LSCs от того же донора костного мозга может быть наиболее подходящим методом лечения.
8.3.8. Ocular Surface Squamous Neoplasia (OSSN)
Под термином "сквамозная неоплазия глазной поверхности" понимается следующий спектр заболеваний: интраэпителиальная неоплазия конъюнктивы, интраэпителиальная неоплазия роговицы и сквамозно-клеточная карцинома конъюнктивы. OSSN - крайне редкое заболевание, ежегодно диагностируемое лишь в 17-20 случаях на миллион новых случаев [94]. Симптомы могут включать от незначительной до сильной боли и изменения зрения, вплоть до полной его потери [95]. Прогрессирование до карциномы происходит, когда диспластические эпителиальные клетки приобретают все более злокачественные характеристики и проникают через базальную мембрану. Заболевание может исходить из различных участков эпителия роговицы и конъюнктивы, но чаще всего оно происходит из лимба [95], где может произойти нарушение палисада Фогта [96]. Хотя OSSN встречается крайне редко, она может быть причиной LSCD [96-99]. У пациентов с LSCD, вызванной OSSN, дополнительные возможности лечения направлены на терапию основного заболевания. Предпочтительным методом лечения OSSN является иссечение злокачественной опухоли с четкими границами [95]. После иссечения неопластической ткани аутологичная трансплантация LSCs наиболее целесообразна при одностороннем LSCD, обусловленном OSSN, а при двустороннем LSCD, обусловленном двусторонней OSSN, наиболее целесообразна аллогенная трансплантация LSCs. Двусторонняя OSSN отмечается при инфицировании вирусом папилломы человека 16-го типа и пигментной ксеродермой, хотя такие случаи встречаются редко [95].
9. Conclusions
Лимбальные эпителиальные стволовые клетки являются сложным компонентом глазной поверхности, уязвимым для множества клеточных процессов и внешних воздействий. При диагностике LSCD ключевое значение для составления соответствующего плана лечения имеет источник повреждения, учитывая характер повреждений каждой этиологии. Повреждения, вызванные генетическими причинами, такими как аниридическая кератопатия, кератит, EEC, KID , xeroderma pigmentosum и dyskeratosis congenita, предполагают, помимо стандартного протокола, следующие виды лечения: трансплантация лимбальных стволовых клеток, сквозная кератопластика, поддерживающая терапия остаточных LSCs и глазной поверхности, смазывающие и противовоспалительные средства, а также протокол УФ-облучения соответственно. При приобретенных повреждениях, включая DES и MGD, вызванных контактными линзами, травмами (ожоги глаз, облучение, травма глаза), атопическом и вернальном кератоконъюнктивите, буллезной кератопатии показано следующее дополнительное лечение: топические препараты DES, экспрессия и зондирование MGD, топические стероиды и хирургические/рефракционные процедуры, аутологичная богатая тромбоцитами плазма, антигистаминная терапия и пенетрирующая/эндотелиальная кератопластика, соответственно. Наконец, повреждения, связанные с иммунологическими процессами: лекарственная токсичность, тяжелые инфекции, SJS/TEN, OcMMP, птеригиум-индуцированный, rosacea, GVHD-индуцированный и OSSN-ассоциированный LSCD предполагают следующие методы лечения в дополнение к стандартным: трансплантация амниотической мембраны и противовоспалительная терапия, антибиотики и противовирусные препараты, системные кортикостероиды и иммуноглобулины, терапия заболеваний глазной поверхности, трансплантация стволовых клеток лимба и конъюнктивы, аутологичные сывороточные глазные капли, аллогенная трансплантация LSCs от того же донора костного мозга, иссечение неопластических образований с аутологичной/аллогенной трансплантацией LSCs соответственно.
|
 Figure 1. Etiologies of Limbal Stem Cell Deficiency.
Figure 1. Etiologies of Limbal Stem Cell Deficiency.
 Figure 2. Mechanisms of Disease of Limbal Stem Cell Deficiency.
Figure 2. Mechanisms of Disease of Limbal Stem Cell Deficiency.
 Figure 3. Specific Additional Treatment Options for Limbal Stem Cell Deficiency.
Figure 3. Specific Additional Treatment Options for Limbal Stem Cell Deficiency.